















Śledztwo w liczbach
03.11.2020
Zapaść polskiej opieki psychiatrycznej dzieci i młodzieży trwa od lat. Ale jest iskierka nadziei.
Daniel Rząsa
Psychiatria dzieci i młodzieży w Polsce jest zaniedbywana od dekad. Reforma wprowadzona kilka miesięcy temu może przyniesie efekty, ale wyjście z zapaści będzie trwało latami.
Śledztwo Pisma koncentruje się na roli szkół w systemie ochrony zdrowia psychicznego dzieci i młodzieży. To jednak tylko jeden z elementów większej całości. W ostatnim, szóstym artykule z serii Śledztwo w liczbach sprawdzamy, jak wygląda opieka psychologiczno-psychiatryczna w naszym kraju.
Szacuje się, że odsetek dzieci i młodzieży, które doświadczają zaburzeń psychicznych w stopniu wymagającym profesjonalnej pomocy, jest podobny na całym świecie i wynosi około 10 proc. W Polsce to co najmniej 9 proc., co oznacza, że pomocy potrzebuje około 630 tys. dzieci i młodzieży – wylicza Najwyższa Izba Kontroli w najnowszym raporcie na temat dostępności lecznictwa psychiatrycznego dla dzieci i młodzieży
Wiedza o zaburzeniach młodych Polaków jest jednak niepełna i fragmentaryczna.
Skalę problemu dobrze obrazują dwie statystyki, które prezentowaliśmy w czwartej części Śledztwa w liczbach, poświęconej samobójstwom wśród młodzieży. To dane z nowego raportu, w którym UNICEF porównał jakość życia dzieci w bogatych krajach. Organizacja porównuje deklarowany przez piętnastolatków poziom zadowolenia z życia z danymi nt. samobójstw wśród nastolatków w analizowanych krajach.
Na 38 przebadanych przez UNICEF krajów Unii Europejskiej i OECD – czyli klubu najbogatszych państw świata – Polska zajmuje odległe 31. miejsce w ogólnym rankingu jakości życia dzieci. W kategorii “Zdrowie psychiczne oraz dobrostan psychiczny” znaleźliśmy się na 30. pozycji.
Z jakich powodów nasz kraj tak fatalnie wypada w tym rankingu? To złożony problem i ciężko o jednoznaczną odpowiedź. Przytoczymy za UNICEF-em dwie statystyki, w których Polska wyróżnia się najbardziej.
Po pierwsze, nasza młodzież ma najgorszą wśród nastolatków z bogatych krajów opinię na temat własnego ciała.
Po drugie, młodzież w Polsce wyjątkowo mocno odczuwa brak wsparcia ze strony rodziny.
Wiemy już, że polska młodzież potrzebuje pomocy. Jak w takim razie nasz kraj radzi sobie z pomocą i opieką nad dziećmi oraz młodzieżą z zaburzeniami i chorobami psychicznymi? Statystyki, raporty i eksperci dają jednoznaczną odpowiedź: źle.
– Trzeba sobie jasno powiedzieć, że dziś, w 2020 roku, stan psychiatrii dzieci i młodzieży w Polsce nie przystaje do standardów, które powinny obowiązywać – mówi nam Grzegorz Saj, dyrektor Departamentu ds. Zdrowia Psychicznego w Biurze Rzecznika Praw Pacjenta.
Jak dodaje, taki stan rzeczy to efekt wieloletnich zaniedbań, a poprawa zajmie długie lata.
Zgadza się z nim Lucyna Kicińska, członkini Polskiego Towarzystwa Suicydologicznego, pedagożka i specjalistka ds. pracy z młodzieżą.
– To, co się dzieje aktualnie w polskiej psychiatrii, to nie zaniedbania ostatniego roku czy kilku lat, ale ostatnich 20 lat. Żeby dziś mieć lekarza psychiatrę, to właśnie wtedy trzeba było zadbać o to, aby student pierwszego roku chciał nim zostać – twierdzi.
Jakie są podstawowe objawy zaniedbań, o których mówią eksperci? Na podstawie analizy statystyk, raportów i opinii specjalistów wyróżniliśmy cztery podstawowe problemy.
Pierwszy to niewystarczająca liczba lekarzy psychiatrów specjalizujących się w psychiatrii dzieci i młodzieży.
Według Statystyk Naczelnej Izby Lekarskiej przytoczonych przez Watchdog Polska, na koniec marca 2019 r. w Polsce było 379 lekarzy specjalistów psychiatrii dzieci imłodzieży i 40 na I stopniu szkolenia specjalizacyjnego. Razem 419.
Dla porównania, w tym samym okresie specjalistów psychiatrii osób dorosłych oraz lekarzy na szkoleniach specjalizacyjnych było razem 4 165, czyli dziesięć razy więcej.
Problemem jest nie tylko liczba lekarzy, ale też ich wiek.
– To pokolenie bardzo doświadczonych lekarzy, a młodych przybywa bardzo mało, np. w jesiennej turze naboru na miejsca specjalizacyjne w niektórych województwach nie przyznano miejsc na specjalizację z zakresu psychiatrii dzieci i młodzieży, m.in. w woj. opolskim czy pomorskim – wskazuje Grzegorz Saj.
Jak obliczyła Najwyższa Izba Kontroli, wskaźnik liczby lekarzy psychiatrów dziecięcych na 100 tys. dzieci i młodzieży w Polsce wyniósł 5,1 na koniec 2018 roku i był o 0,1 wyższy od wartości tego wskaźnika na koniec 2017 r.
Według standardu Światowej Organizacji Zdrowia (WHO) dla kraju o średnim poziomie dochodów liczba psychiatrów dziecięcych powinna wynosić 10 na każde 100 tys.dzieci i młodzieży. To oznacza, że musielibyśmy zwiększyć liczbę tych specjalistów dwukrotnie, aby spełnić standardy WHO.
Oficjalne statystyki WHO są niepełne i m.in. nie zawierają danych dla Polski. Aby w uproszczeniu nakreślić problem, zestawiliśmy wskaźnik obliczony przez NIK za 2018 rok z wybranymi dostępnymi danymi WHO dla innych krajów, które pochodzą z 2016 roku.
Eurostat, czyli unijne biuro statystyczne, nie publikuje szczegółowych danych dotyczących psychiatrii dzieci i młodzieży. Porównuje za to liczbę wszystkich psychiatrów w krajach UE. Z danych wynika, że mamy problem nie tylko z opieką nad dziećmi i młodzieżą i , ale nad wszystkimi Polkami i Polakami, bez względu na wiek.
Spośród 32 krajów, Polska zatrudnia najmniej psychiatrów w stosunku do swojej populacji.
– Z psychiatrią jest ten sam problem, co z tworzonymi dziś szpitalami covidowymi: możemy stworzyć nawet 1000 łóżek, ale bez odpowiedniego personelu nie wyleczymy tam nikogo – mówi Grzegorz Saj z biura Rzecznika Praw Pacjenta.
Liczba łóżek to drugi palący problem. Jak wskazują autorki raportu Sieci Obywatelskiej Watchdog Polska o stanie psychiatrii dzieci i młodzieży w Polsce, łóżek na oddziałach psychiatrycznych dla dzieci i młodzieży jest bardzo mało. A największy problem stanowi ich geograficzne rozmieszczenie.
Najgorzej jest w Podlaskiem, gdzie 9 lat temu zlikwidowano oddział psychiatryczny dla dzieci w szpitalu w Choroszczy. W pozostałych województwach sytuacja jest tylko trochę mniej dramatyczna. Ponad 14 tys. dzieci przypada na jedno łóżko na dziecięcym oddziale psychiatrycznym w Wielkopolsce, niewiele mniej, bo 13,5 tys. – w Małopolsce.
“Najlepiej w tym zestawieniu wypada województwo lubuskie (…). Nie najgorzej, na tle pozostałych województw, prezentuje się również województwo dolnośląskie, gdzie jest 135 łóżek na pół miliona dzieci” – piszą w raporcie.
Jak wskazał NIK, problemem jest nierównomierne w skali kraju rozmieszczenie zarówno kadry lekarskiej, jaki i szpitalnych oddziałów psychiatrycznych oraz poradni dla małoletnich.
“W pięciu województwach nie funkcjonował żaden oddział psychiatryczny dzienny, a w województwie podlaskim brakowało oddziału całodobowego. Zdarzało się, że małoletni pacjenci trafiają na oddziały dla dorosłych. Zmniejszyła się również liczba podmiotów udzielających małoletnim ambulatoryjnych świadczeń psychiatrycznych, a jednocześnie dostępność do nich była uzależniona od miejsca zamieszkania – utrudniona w małych miastach i na wsi” – napisali kontrolerzy.
– Na przestrzeni ostatnich lat nie było ani drastycznego skoku, ani spadku liczby oddziałów psychiatrycznych dla dzieci i młodzieży. W 2012 roku zlikwidowano oddział w Radomiu, a wcześniej w Białymstoku, ale w skali kraju powstają też nowe, np. bardzo nowoczesny oddział w Bielsku-Białej czy w Konstancinie-Jeziornej. Problemem jest kwestia rozmieszczenia: obecnie mamy 34 całodobowe oddziały psychiatrii dzieci i młodzieży w Polsce, w miarę równomiernie rozmieszczone. Z wyjątkiem Podlasia – mówi Grzegorz Saj z biura Rzecznika Praw Pacjenta.
Saj wskazuje, że to właśnie Podlasie jest od kilku lat najbardziej palącym problemem.
– Jeżeli w całym województwie nie ma oddziału, to dzieci i młodzież stamtąd muszą być leczone gdzie indziej. Ci pacjenci obciążają inne województwa: głównie Mazowsze, ale także np. Warmię i Mazury. W 2018 roku leczono 212 pacjentów z Podlasia w innych województwach – a to byli tylko ci, którzy wymagali bezwzględnej hospitalizacji ze względu na zagrożenie zdrowia lub życia. Dzieci w potrzebie jest co najmniej drugie tyle.
Inny problem jest taki, że ośmio- czy trzynastolatek wymaga kontaktu z rodziną i rówieśnikami, więc jeśli ktoś z Hajnówki trafi np. do szpitala w Krakowie, to te warunki ciężko spełnić.
Jak dodaje Saj, są plany otwarcia oddziału w ramach nowo wybudowanego kompleksu Uniwersyteckiego Dziecięcego Szpitala Klinicznego w Białymstoku, który pierwotnie miał być gotowy do końca przyszłego roku. Ale budowa się opóźnia i w optymistycznej wersji zostanie on oddany do użytku 31 grudnia 2022 roku..
Rzecznik Praw Pacjenta Bartłomiej Chmielowiec od kilku lat zabiega i w resorcie zdrowia i u Marszałka Województwa, aby utworzyć doraźny oddział z istniejącej już bazy, na 10–15 łóżek.
– Oczywiście wszystko rozbija się o pieniądze, bo koszt takiego tymczasowego oddziału to między 3,5 a 4 mln zł – wskazuje.
Tutaj dochodzimy do trzeciego wielkiego problemu opieki psychiatrycznej dzieci i młodzieży w Polsce, czyli finansów.
NIK alarmował, że w latach 2017–2019 kwoty pieniądze przekazane przez NFZ szpitalom psychiatrycznym nie pokrywały kosztów leczenia młodych pacjentów. Warto tutaj zauważyć, że finansowanie psychiatrii młodocianych w Polsce rośnie z roku na rok, ale wciąż jest dalece niewystarczające. Tempo wzrostu jest zbliżone do tego, z jakim rozwija się polska gospodarka, a powinno szybciej nadrabiać początkowe zapóźnienie.
– Finansowanie polskiej psychiatrii dzieci i młodzieży powinno być wyższe. Oddziały psychiatryczne w szpitalach generują straty, dlatego jeśli szpital jest restrukturyzowany, to jego kierownictwo często w pierwszej kolejności chce likwidować właśnie psychiatrię – mówi Grzegorz Saj.
Z kolei Rzecznik Praw Obywatelskich zauważył pod koniec zeszłego roku, że brak finansowania na odpowiednim poziomie sprawia, że kolejne placówki świadczące specjalistyczną opiekę psychiatryczną są zamykane, co z kolei bezpośrednio skutkuje przeludnieniem w innych jednostkach tego typu oraz długim okresem oczekiwania na przyjęcia planowe.
Grzegorz Saj wskazuje, że w sytuacjach trudnych, gdy istnieje ryzyko naruszenia praw pacjenta, dzieci, młodzież, ich rodzice i opiekunowie mogą się kontaktować z biurem Rzecznika Praw Pacjenta.
Ostatni już problem, który opiszemy, dotyczy filozofii działania całego systemu.
Polski system opieki psychiatrycznej dzieci i młodzieży nadal jest zbyt skoncentrowany na opiece szpitalnej przy relatywnie słabym rozwoju służb środowiskowych, najbardziej skutecznych w opiece nad dziećmi i młodzieżą – wskazywała już kilka lat temu Prof. Irena Namysłowska, wieloletnia kierowniczka Kliniki Psychiatrii Dzieci i Młodzieży Instytutu Psychiatrii i Neurologii w Warszawie oraz konsultant krajowy Ministra Zdrowia w dziedzinie psychiatrii dzieci i młodzieży.
Dziś opieka psychiatryczna jest oparta o całodobowe oddziały psychiatryczne. Zmiana tego stanu rzeczy może być także środkiem zaradczym na brak łóżek i psychiatrów.
– Lekarzy psychiatrów dzieci i młodzieży mamy za mało, bo ci pracujący w całodobowych ośrodkach są dziś psychiatrami pierwszego kontaktu dla nastolatków. A gdyby istniał rozbudowany system pomocy dzieciom i młodzieży na innych szczeblach, to nawet 70 proc. z nich nie musiałoby trafiać na oddział – mówi Grzegorz Saj.
– Postawienia na wczesną profilaktykę i zapewnienie dzieciom dobrostanu psychicznego to odpowiedź na to, aby jak najmniej dzieci musiało pójść do gabinetów psychiatrycznych. Nie rozumiem, dlaczego nie robimy wszystkiego, aby tym dzieciom pomóc – dodaje Lucyna Kicińska.
Także kontrolerzy NIK-u uważają, że problem leży m.in. w niewystarczających działaniach prewencyjnych.
“Przede wszystkim brakowało profilaktyki zaburzeń psychicznych, którą powinien zapewnić model leczenia środowiskowego, stanowiący najbardziej efektywną formę opieki psychiatrycznej nad tą populacją” – wskazali we wnioskach pokontrolnych.
Jest jednak iskierka nadziei. W kwietniu tego roku rząd rozpoczął realizowanie reformy opieki psychiatrycznej młodych, za którą od wielu lat lobbowało wiele organizacji, w tym Rzecznik Praw Pacjenta. Reforma ma położyć większy nacisk na profilaktykę i sprawić, że dzieci i młodzież znacznie rzadziej będą musiały trafią do szpitali psychiatrycznych.
Przygotowany przez Ministra Zdrowia nowy system opieki psychiatrycznej dla dzieci i młodzieży składa się z trzech tzw. poziomów referencyjności i w zamyśle ma odciążyć szpitalne oddziały psychiatryczne.
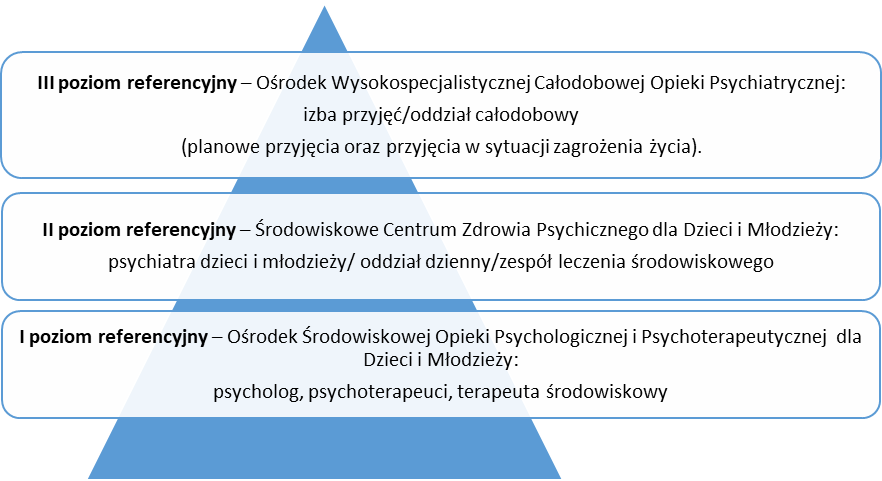
Według przedstawicieli biura Rzecznika ta reforma w perspektywie kilku lat i przy odpowiednim finansowaniu daje szanse na to, aby polska psychiatria dzieci i młodzieży wyszła z zapaści.
– Docelowo ma być 600 ośrodków na 1 poziomie referencyjności, a w tej chwili przygotowanych jest około 140. Niestety, okoliczności związane z pandemią nie sprzyjają z wdrażaniem nowych zasad w życie – mówi nam Grzegorz Saj.
– Największym atutem tych poradni jest ich lokalizacja blisko miejsca zamieszkania dzieci i młodzieży, na terenie powiatu czy dzielnicy dużego miasta. Poradnie mają przede wszystkim działać prewencyjnie, wychwytywać problemy na wczesnym etapie, aby nie było potrzeby długiego leczenia dziecka w całodobowym szpitalu psychiatrycznym. Liczę na to, że taką funkcję będą spełniać nie tylko w założeniach – mówił w marcu w wywiadzie z pismem “Menedżer Zdrowia” Bartłomiej Chmielowiec, Rzecznik Praw Pacjenta.
Wdrażanie reformy zaczęło się jednak od tworzenia ośrodków nie tam, gdzie jest największa potrzeba. Z prawie 140 ośrodków z pierwszego poziomu referencyjnego do tej pory np. na Podlasiu nie powstał ani jeden. Pokazuje to ta mapa:
Na szczęście do stworzenia pozostaje jeszcze około 460 ośrodków i jest nadzieja, że dzieci i młodzież z Podlasia także zostaną objęte opieką.
– Wbrew pozorom jest to jakiś kroczek – może nieduży – ale do przodu. Działań na poziomie systemowym jest trochę więcej. Jeśli porównamy, jak działał system w 2011 czy 2012 roku, to nie można powiedzieć, że nie ma postępu – zauważa Grzegorz Saj.
Właśnie takie zmiany systemowe, które nie muszą od razu pociągać za sobą wielkich kosztów, a jedynie inną filozofię wydatkowania, wydają się być nadzieją takiego kraju jak Polska – bogacącego się, ale jeszcze nie wystarczająco zamożnego, aby swoje problemy rozwiązywać głównie pieniędzmi.
Autor: Daniel Rząsa, redaktor naczelny portalu 300gospodarka.pl, specjalizuje się w dziennikarstwie finansowym, weryfikacji informacji i dziennikarstwie danych.
Wydawczyni: Barbara Sowa
Weryfikacja faktów: Marcin Czajkowski
Materiał powstał w ramach projektu IJ meets IT – collaborative investigative journalism realizowanego przez agencję n-ost i sfinansowanego przez Urząd Spraw Zagranicznych Republiki Federalnej Niemiec.
Drugi sezon Śledztwa Pisma wyprodukowano dzięki wsparciu Sebastiana Kulczyka oraz Fundacji One Day.